- 2026年3月1日
浸潤性ムコール症:大規模な外科的デブリードマンが施行されたが、10週間後に死亡。
82歳男性。
2型糖尿病を患っている。
2週間前から頭痛と右眼の周囲の自然発生的な打撲を訴えてかかりつけ医を受診した。
来院6週間前にCOVID19に罹患し、高用量GCによる治療を受けていた。
退院後4週間にわたり、免疫性血小板減少症を認め、漸減用量のGCの投与を受け続けていた。
身体所見では上眼瞼に斑状出血を認めた。また、黒い痂皮が右鼻孔に存在していた(矢印)。
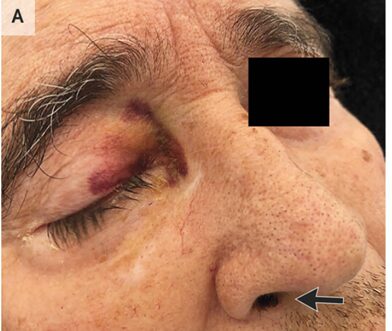
患者は右眼球突出と眼筋麻痺、視力低下も伴っており、耳鼻科、眼科における精査も組まれた。
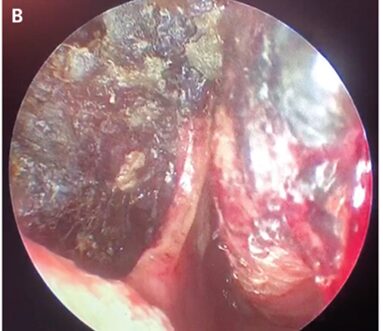
鼻内視鏡検査では、鼻腔内に壊死のような黒色痂皮と鼻中隔穿孔を認めた。
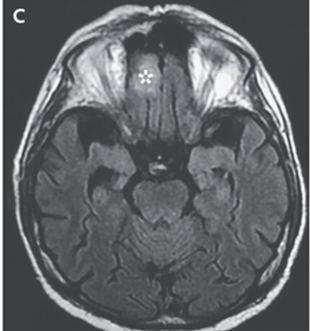
頭部MRIでは右眼窩、両側の上顎洞と篩骨洞、および右前頭葉に高信号領域を認めた。
右上顎洞からの生検により「浸潤性ムコール症」と診断された。
抗真菌薬ならびに三次医療病院に搬送後、大規模な外科的デブリードマンが施行されたが、10週間後に病院で死亡した。
ムコール症は鼻脳型と肺ムコール症に分けられるが、鼻脳型ムコール症は通常重度で早期診断ならびに積極的な治療がなされても死に至ることが多い。
血管内に菌糸が侵入すると、鼻中隔、口蓋、眼窩や副鼻腔周囲の骨を侵食する進行性の組織壊死が生じ、臨床像としては疼痛、発熱、眼窩蜂窩織炎、眼球突出、眼筋麻痺、視力障害、膿性鼻汁、粘膜壊死などが特徴である。
N Engl J Med 2024;390: e30
DOI: 10.1056/NEJMicm2309352
柏五味歯科内科リウマチクリニック
ホームページ