- 2026年5月12日
急性心筋梗塞(AMI)の病型分類と心電図診断:ST上昇の定義から見落としやすい特殊病態まで網羅的に解説【柏・我孫子の総合内科専門医が解説】永久保存版
急性心筋梗塞(AMI)の診断は専門医、非専門医に関わらずすべての医師ができなくてはならず、心電図(ECG)所見が読めることは必須のスキルです。冠動脈の閉塞部位や緊急性を判断し、STEMI(ST上昇型心筋梗塞)の有無を迅速に判断し、再灌流療法の適応を決定する必要があります。AMIの心電図変化を網羅的に分類・解説したまとめ版になります。
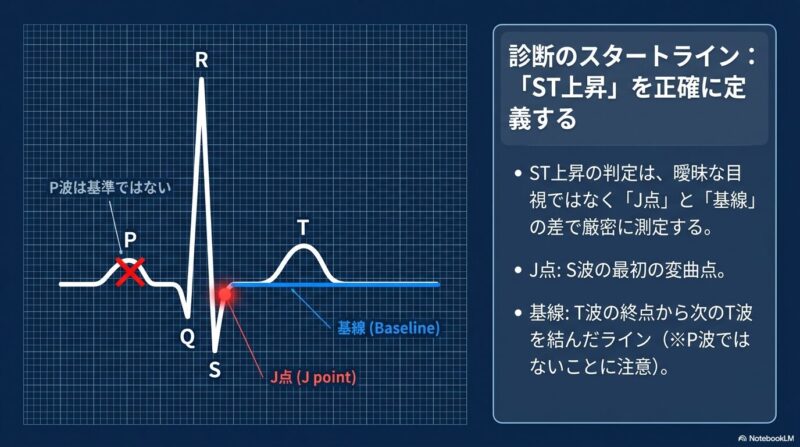
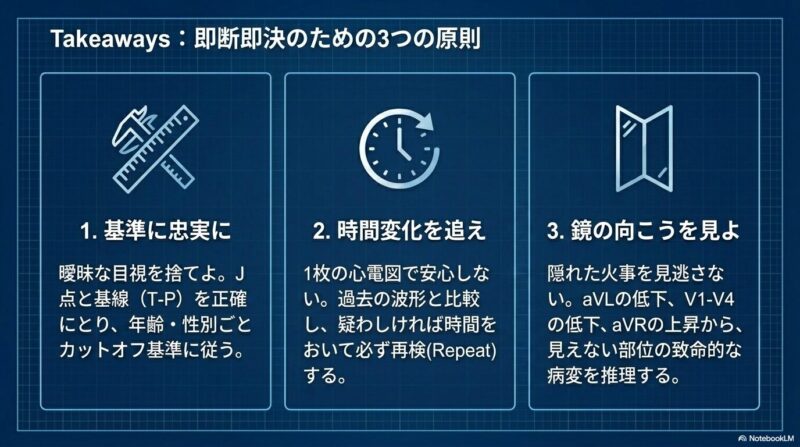
1. ST上昇の正確な定義と評価基準 心筋梗塞の診断において、まず重要なのは「ST上昇」の有無を正確に評価することです。STレベルは、J点(S波の最初の変曲点)と基線(T波の終わりから次のP波までの平坦な部分)の差で測定します。特にV2、V3誘導については年齢・性別により基準が異なり、40歳以上の男性では2mm以上、40歳未満の男性では2.5mm以上、女性では1.5mm以上の上昇を有意とみなします。その他の誘導では1mm以上の上昇が基準となります。
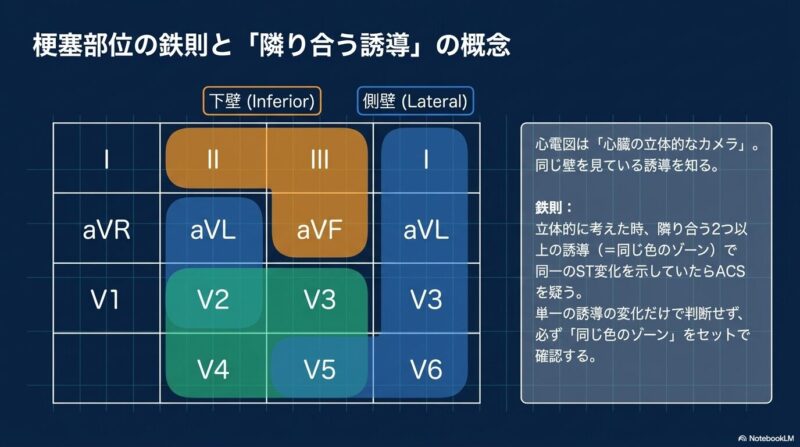
2. 梗塞部位別による分類(前壁・下壁・側壁) 冠動脈の閉塞部位により、特定の誘導に変化が現れます。
- 前壁梗塞:V2~V4誘導でSTが上昇します。
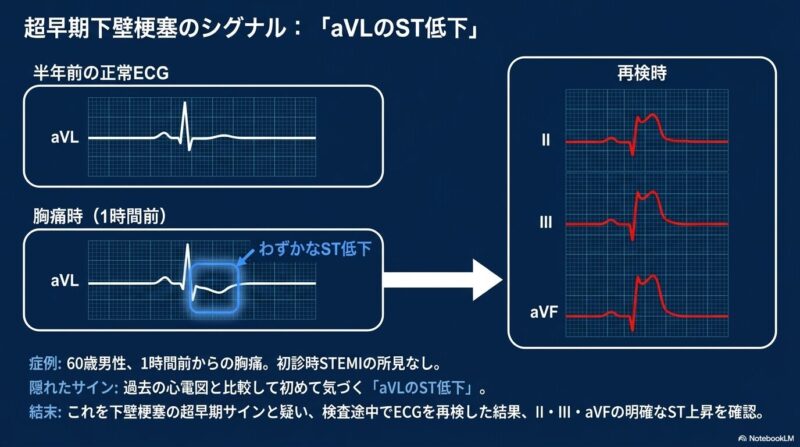
- 下壁梗塞:Ⅱ、Ⅲ、aVF誘導でSTが上昇します。この際、aVL誘導におけるST低下(ミラーイメージ)が超早期に出現することがあり、重要な手がかりとなります。
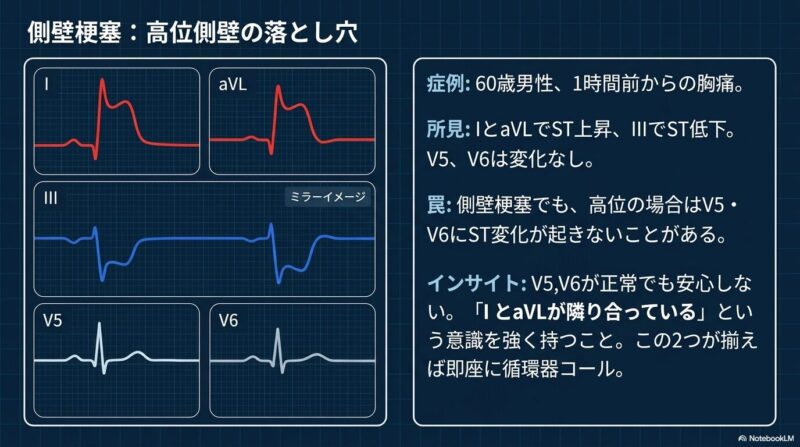
- 側壁梗塞:Ⅰ、aVL、V5、V6誘導で変化を認めます。特に高位側壁梗塞ではV5、6に変化が出ないことがあり、隣り合うⅠとaVLのわずかな変化を見逃さないことが肝要です。
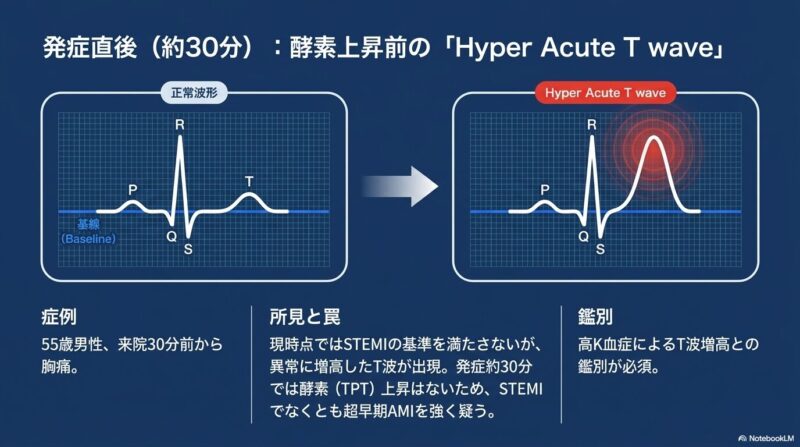
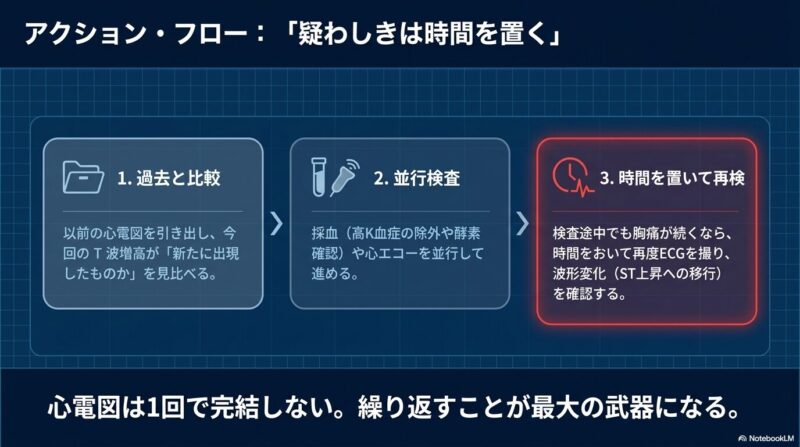
3. 超早期の変化:Hyperacute T波 発症から約30分以内の超早期では、ST上昇に先んじてHyperacute T wave(増高したT波)が認められます。この時期は心筋逸脱酵素の上昇がまだ見られないため、高カリウム血症との鑑別や、時間をおいた心電図の再検、過去の波形との比較が不可欠です。
4. 重症・特殊病態の識別
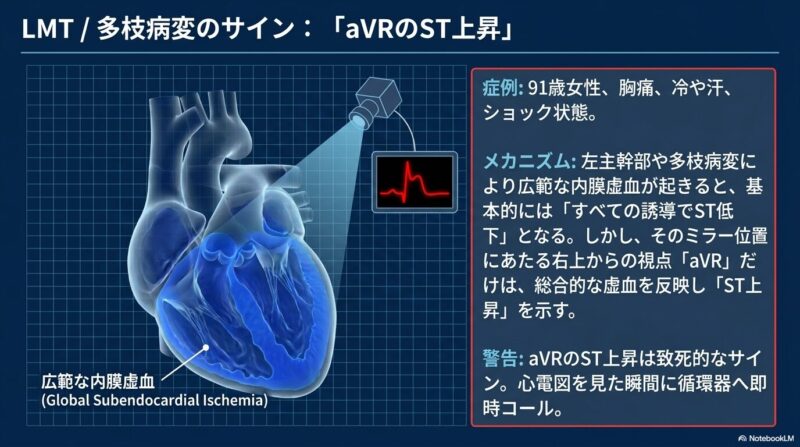
- 左主幹部(LMT)および多枝病変:広範な内膜下虚血により、aVR誘導を除くほとんどの誘導でST低下を認め、逆にaVR誘導でST上昇を示すのが特徴です。ショック状態を伴うことが多く、一刻を争う病態です。
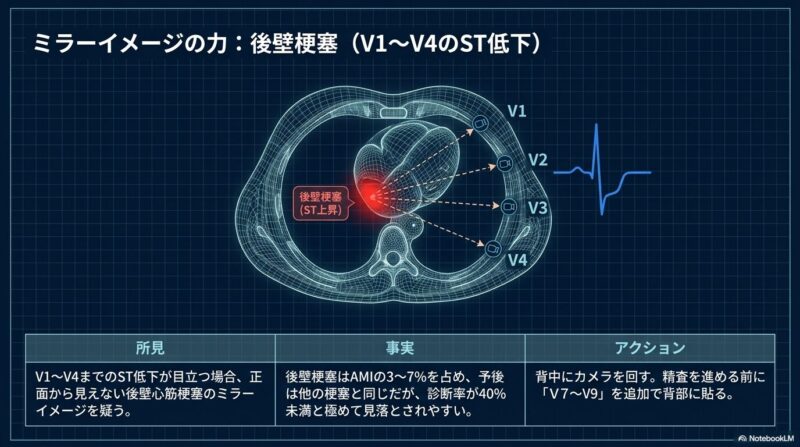
- 後壁梗塞:全AMIの3〜7%と稀ですが、通常の12誘導ではST上昇を捉えにくく、V1~V4のST低下として現れます。確診には背部に電極を貼るV7~V9誘導の追加が推奨されます。
臨床現場では、一度の心電図で判断がつかない場合でも、症状が続く限り時間をおいて繰り返し心電図を記録することが、見落としを防ぐ最大のポイントとなります。柏・我孫子エリアで胸痛や違和感をお持ちの方は、循環器内科的な視点を持つ専門医による迅速な評価が推奨されます。



最後に、柏五味歯科内科リウマチクリニックでは、最新のガイドラインに基づき、症状の背景にある「体の仕組み」まで丁寧に説明しながら、内科・循環器・リウマチ診療を行っています。
心筋梗塞のような一分一秒を争う疾患をいかに正確に迅速に診断できるかは専門医・非専門医に限らず定期的なトレーニングを欠かさないことと「なぜこの心電図変化が起こるのか」という医学的視点を持ち続けていることが大事になります。
柏市・我孫子市周辺で、「心電図で異常を指摘されたが詳しく知りたい」という方は、どうぞお気軽にご相談ください。地域の皆様の健やかな心臓(ライフライン)を守るパートナーとして、精一杯サポートさせていただきます。
AMI早期からのST変化の詳しい解説は下記へどうぞ
ST上昇の定義を解説した記事は下記へどうぞ
側壁梗塞症について詳しく解説した記事は下記へどうぞ
左主幹部もしくは多枝病変のAMI症例について詳しく解説した記事は下記へどうぞ(重要)
超早期AMI症例について詳しく解説した記事は下記へどうぞ
後壁梗塞症について詳しく解説した記事は下記へどうぞ
柏五味歯科内科リウマチクリニック
ホームページ